5 Die Erkrankung
Für einen selbst beginnt die Erkrankung typischerweise mit Fieber und evtl. Husten [2]. Der weitere Erkrankungsverlauf wird in mild, schwer und kritisch eingeteilt, wobei der milde Verlauf mit großem Abstand am häufigsten ist (siehe Abbildung 5.1).
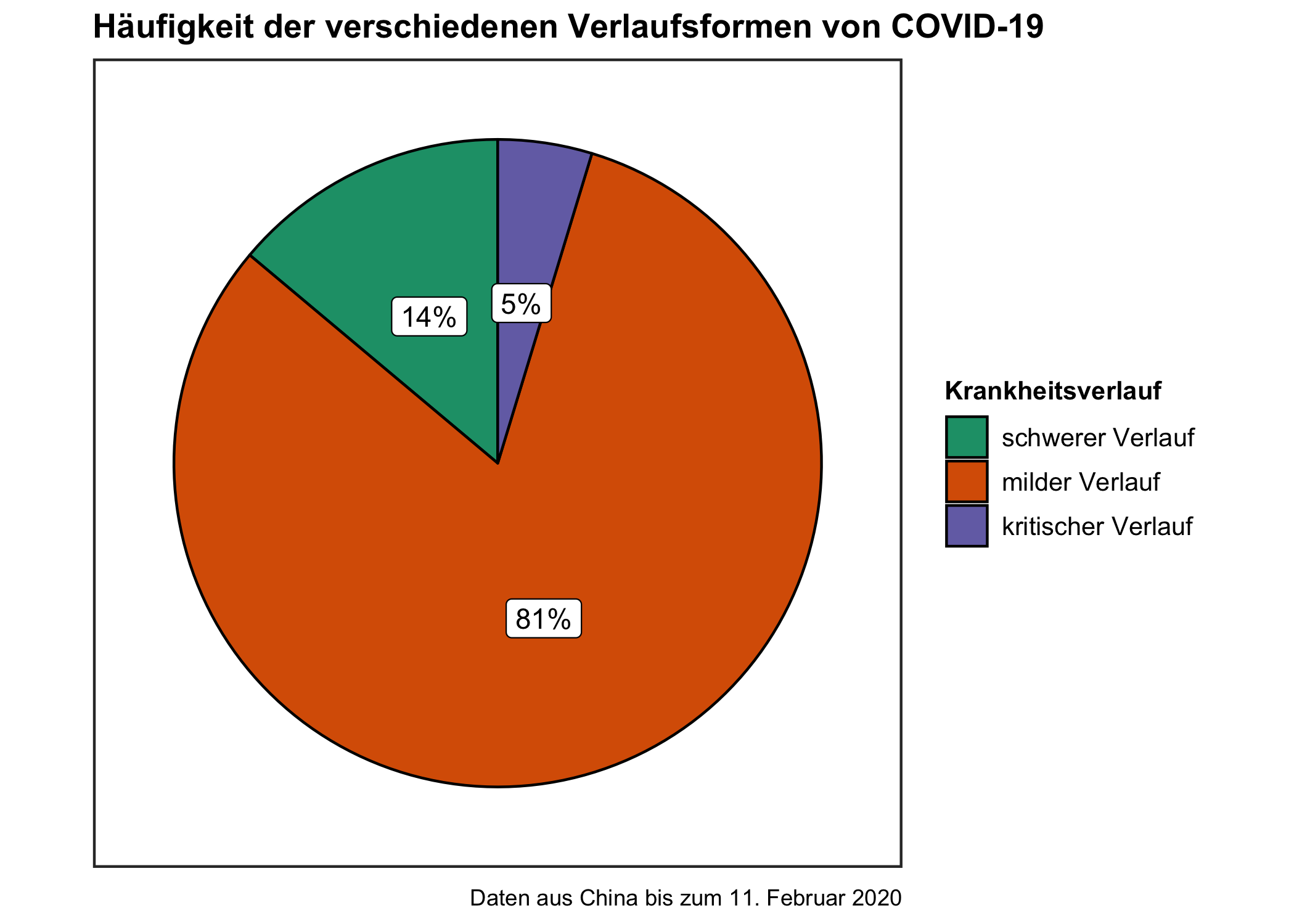
Figure 5.1: Häufigkeit der verschiedenen Verlaufsformen von COVID-19
81 von 100 Erkrankten haben einen milden Verlauf der Erkrankung. Das bedeutet, dass sie keine Anzeichen für eine Lungenentzündung oder wenn überhaupt milde Anzeichen haben.
14 von 100 Patienten haben dagegen einen schweren Verlauf, was bedeutet, dass sie vor allem Probleme mit dem Atmen haben. Die Patienten haben Luftnot, atmen häufiger als 30 mal pro Minute und haben durch die Luftnot weniger Sauerstoff im Blut (dies wird vom Gesundheitsdienst im Krankenhaus oder Rettungswagen gemessen).
5 von 100 Patienten erkranken kritisch. Das heißt, dass die Atmung versagt und/oder andere lebenswichtige Organe (Niere, Leber, …) versagen.
5.1 Diagnose
5.1.1 Klinische Symptomatik
Die Erkrankung manifestiert sich als Infektion der Atemwege mit den Leitsymptomen Fieber und Husten. Andere Symptome sind deutlich seltener und unspezifisch oder stellen eine mögliche Komplikation der Erkrankung dar (Kurzatmigkeit).
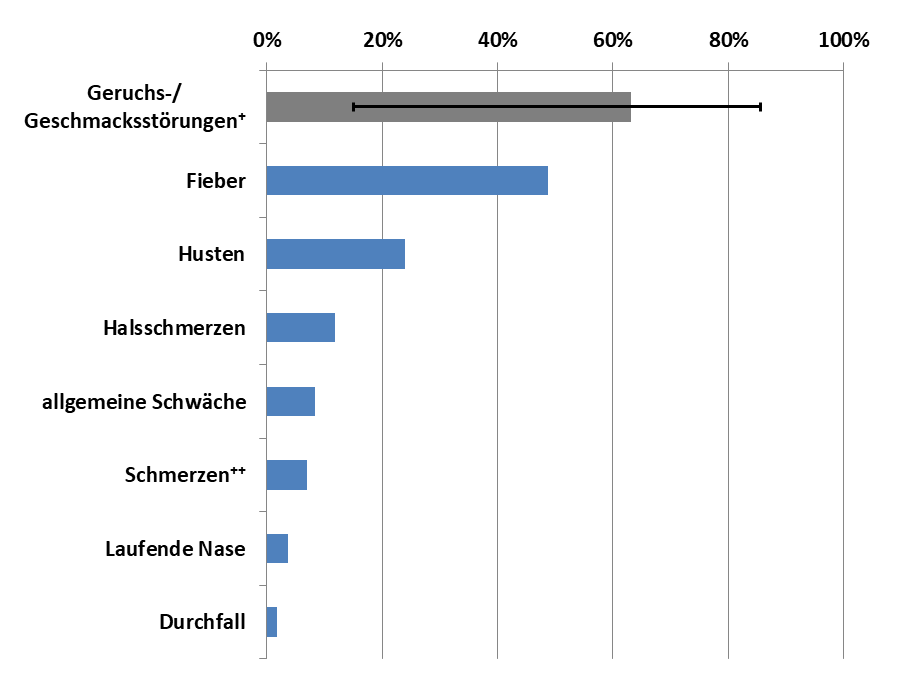
Figure 5.2: Erregersteckbrief des Robert-Koch-Instituts, www.rki.de, Daten vom Europäischen Surveillance System (TESSy), Ausnahme: Angaben zu den Beeinträchtigungen des Geruchs- und/oder Geschmackssinns. + Die Angaben zu den Beeinträchtigungen des Geruchs-Geschmackssinns stammen aus verschiedenen europäischen Studien (grauer Balken). ++ Angaben zu Schmerzen wurden nicht näher definiert.
COVID-19 ähnelt vielen anderen repiratorischen Erkrankungen und kann auch fieberfrei verlaufen. Es handelt sich also primär um eine fiebrige Erkältung, wenn es nicht zu Komplikationen kommt.
Etwa 80% der im Labor bestätigten Patienten haben eine leichte bis mittlere Erkrankung, zu der auch Fälle ohne und mit Lungenentzündung gehören.
Bei jedem 5. Patienten (19 %) kommt es zu einer klinischen Verschlechterung mit der Entwicklung von Dyspnoe (Atemnot) und/oder Hypoxämien. Diese treten typischerweise ca. 7-10 Tage nach Symptombeginn auf.
Genau genommen haben 13,8% eine schwere Erkrankung (Dyspnoe, Atemfrequenz ≥30/Minute, Blutsauerstoffsättigung ≤93 %, PaO2/FiO2-Verhältnis <300, und/oder Lungeninfiltrate >50 % des Lungenfeldes innerhalb von 24-48 Stunden) und 6,1% sind kritisch (Atemversagen, septischer Schock und/oder Multiorganversagen) [11].
5.1.2 Risikopatienten
Allgemeine Prädiktoren für einen schwereren Verlauf sind:
- Alter (>50 Jahre)
- männliches Geschlecht
- Vorerkrankungen
Für eine Verschlechterung in der Klinik sprechen:
- Dyspnoe und Persistenz von Fieber
- auch eine ausgeprägte Lymphopenie und eine Erhöhung von LDH und Troponin
[Das Fieber ist durch Anti-Pyretika häufig kaum zu beeinflussen.]
5.2 Behandlung
Nach Angaben der WHO scheint die Genesungszeit bei milden Infektionen etwa zwei Wochen und bei schweren Erkrankungen drei bis sechs Wochen zu betragen.
Wie bei vielen viralen Erkrankungen ist die Therapie noch rein symptomatisch.
Die Therapie richtet sich nach der Schwere der Erkrankung und aus supportiven Maßnahmen. Patienten mit schwerem und kritischem Verlauf sollten frühzeitig einer intensivmedizinischen Überwachung und Versorgung zugeführt werden.
Allgemeine Maßnahmen bei stationärer Versorgung (nach [12]):
- Restriktive Flüssigkeitstherapie (da diese die Oxygenierung verschlechtern kann), Ernährungsoptimierung
- Engmaschige Überwachung der Vital-Parameter, um schwere Verläufe frühzeitig zu erkennen
- Berücksichtigung von Komorbiditäten (notwendige Dauer-Therapien, Therapie- Einschränkungen?)
- Sauerstoff-Gabe (nasal, Maske, ggf. High-flow), je nach Bedarf, Ziel SpO2 > 90% bei nicht-schwangeren Erwachsenen, > 92 – 95 % bei Schwangeren (WHO Guidelines) CAVE: Aerosolbildung bei hohem Sauerstofffluss
- Regelmäßige Kontrolle der Entzündungsparameter, Nierenfunktion, Leberwerte, Gerinnung. Weitere Bildgebung je nach klinischem Verlauf.
- Ggf. Abnahme von mehreren Blutkulturen (jeweils aerob & anaerob)
Gefährdung
Europa hat inzwischen (Stand 14.03.2020) täglich mehr neue bestätigte SARS-CoV-2-Fälle als zur Spitze der Epidemie in China. Das Robert-Koch-Institut (RKI) hat das Risiko für Deutschland am 17.03.2020 auf hoch hochgestuft.
In einem am 24. Februar 2020 erschienen Artikel im Amerikanischen Ärzteblatt (JAMA, [2], Daten aus [13]) wurde erstmalig anhand großer Fallzahlen beschrieben, wie groß die Gefährdung der Menschen durch COVID-19 konkret ist.
Bei insgesamt 44.672 bestätigten Fällen (bis zum 11. Februar 2020) wurden Erkrankungsverläufe berichtet und Todesfälle gezählt.
Diese sehen wie folgt aus:
## Warning: `columns = vars(...)` has been deprecated in gt 0.3.0:
## * please use `columns = c(...)` instead| Gefährdung bei Erkrankung an COVID-19 | |||
|---|---|---|---|
| in China bis zum 11. Februar 2020 | |||
| Alter | Bestätigte Fälle | Tod | Todesanteil |
| 0 bis 9 Jahre | 416 | 0 | 0 % |
| 10 bis 19 Jahre | 549 | 1 | 0,2 % |
| 20 bis 29 Jahre | 3619 | 7 | 0,2 % |
| 30 bis 39 Jahre | 7600 | 18 | 0,2 % |
| 40 bis 49 Jahre | 8571 | 38 | 0,4 % |
| 50 bis 59 Jahre | 10008 | 130 | 1,3 % |
| 60 bis 69 Jahre | 8583 | 309 | 3,6 % |
| 70 bis 79 Jahre | 3918 | 312 | 8,0 % |
| über 80 Jahre | 1408 | 208 | 14,8 % |
| Quelle: The Epidemiological Characteristics of an Outbreak of 2019 Novel Coronavirus Diseases (COVID-19) — China, 2020; weekly.chinacdc.cn | |||
Dabei waren über 80 % der Verläufe mild (36.160 Fälle), jeder siebte Fall schwer (6.168 Fälle) und jeder zwanzigste Fall kritisch (2.087 Fälle).
Insgesamt sind 2.3% der Patienten (1.023 Menschen) gestorben. Bei Männern lag die Sterblichkeitsrate bei 2,8 % (653 Menschen), während sie bei Frauen bei 1,7 % (370 Menschen) lag. Die meisten tödlichen Fälle sind bei Patienten mit fortgeschrittenem Alter oder zugrunde liegenden medizinischen Grunderkrankungen (wie z.B. Diabetes) aufgetreten.
So stirbt von den erkrankten Patienten bis zum 50. Lebensjahr maximal jeder 250. Patient. Ab dem 51. Lebensjahr steigt die Sterblichkeit von jedem 77. auf jeden 7. Patienten (für erkrankte Patienten über 80 Jahre) an.
So kann man zusammenfassend sagen, dass vor allem ältere Menschen ab 60 (Todesfall bei jedem 28. erkrankten Patienten), Männer und Personen mit Vorerkrankungen nach derzeitigem Erkenntnisstand besonders gefährdet sind.
5.3 Impfung
Seit November 2020 gibt es immer mehr Ergebnisse aus Phase-III-Studien, die auf eine ausreichende Effektivität der gefundenen Impfstoffe hinweisen.
Dementsprechend wird seitdem die MediCOVID-Schulung zunehmend auf die Verimpfung der infrage kommenden Impfstoffe ausgerichtet, damit das Gesundheitssystem in diesem Bereich unterstützt werden kann.